RESUMEN
La insuficiencia
respiratoria celular o mitocondrial es una entidad poco definida en los
servicios de emergencia, no existe protocolos para el abordaje de esta y su no
identificación temprana puede dar lugar a resultados negativos. Su diagnóstico
se realiza al descartarse otras patologías como causa de insuficiencia
respiratoria pulmonar y por valores de lactato elevados en gasometría con gases
normales. La principal causa de hipoxia tisular son la etiología hipoxémica y
anémica, seguido por los estados de shock y por ultimo las de etiología
histotóxica.
En este caso clínico, su
relevancia por intoxicación por sustancias metahemoglobinizante en una familia,
conllevo a alertar la facilidad de intoxicación accidental por este tipo de sustancias
disponibles en compuestos de uso diario. También enmarco la utilidad de
herramientas diagnosticas elementales como la historia clínica y el raciocinio
médico, direccionado hacia un diagnóstico y tratamiento oportuno de este tipo
de insuficiencia respiratoria aguda con cianosis no respondedora a
oxigenoterapia de etiología no cardiopulmonar que requirió en esta ocasión solo
manejo conservador.
Palabras claves: hipoxia, respiración mitocondrial,
metahemoglobinemia
SUMARY
Cellular or mitochondrial respiratory
failure is a poorly defined entity in emergency services; there are no
protocols to address it and its failure to identify it early can lead to
negative results. Its diagnosis is made when other pathologies are ruled out as
a cause of pulmonary respiratory failure and due to high lactate values
in blood gas analysis with normal gases. The main cause of tissue
hypoxia is hypoxemic and anemic etiology, followed by shock states and finally
histotoxic etiology.
In this clinical case, its relevance
due to poisoning by methemoglobinizing substances in a family led to alerting
the ease of accidental poisoning by this type of substances available in
compounds for daily use. I also frame the usefulness of elementary diagnostic
tools such as clinical history and medical reasoning, directed towards a timely
diagnosis and treatment of this type of acute respiratory failure with cyanosis
not responsive to oxygen therapy of non-cardiopulmonary etiology that required
on this occasion only conservative management.
Keywords: hypoxia, mitochondrial respiration, methemoglobinemia.
INTRODUCCIÓN
El abordaje de la
insuficiencia respiratoria en los departamentos de emergencia debe ser muy
amplio y no solamente limitarse a la investigación del fallo de la hematosis,
que en ocasiones no suele ser la única causa desencadenante de la insuficiencia
respiratoria y su desconocimiento puede conllevar a un desenlace fatal. Sánchez
y colaboradores destacan este enunciado al mencionar en su trabajo la
importancia de ampliar el concepto de insuficiencia respiratoria pulmonar a
tisular o celular también denominada hipoxia. (1)
La hipoxia, es el aporte
insuficiente de oxígeno a los tejidos conllevando a la interrupción de la
función celular, activando el metabolismo anaerobio y por ende a la acidosis
láctica. No existe un medio que ayude al diagnóstico directo de la hipoxia
tisular, se realiza por medio de descarte ante una cianosis o signos de
dificultad respiratoria no respondedor a oxigenoterapia y con valores alto de
lactato. La hipoxia puede ser de etiología hipoxémica o normoxémica como en los
casos de trastornos de hemoglobina, shock o histotóxica. (2)
En nuestro caso clínico la
principal manifestación clínica de insuficiencia respiratoria fue la cianosis central,
sin repercusión en la mecánica ventilatorio y en gases arteriales, manteniendo
su coloración azulada a pesar de la administración de oxígeno por dispositivo
de bajo flujo con saturación de 100%.
El primer paso en el
abordaje de la insuficiencia respiratoria es el descartar causas frecuentes del
sistema cardiopulmonar como motivo de cianosis. En pacientes con cianosis y
examen cardiopulmonar normal que no responde a oxigeno el siguiente paso es
sospechar en trastorno del transporte del oxígeno por la hemoglobina o estado
de shock. En nuestro caso fue trastorno del transporte de oxígeno de origen
toxicológico. (3)
La hipoxia histotóxica se
la ha considerado dentro de los diagnósticos diferenciales de insuficiencia
respiratoria celular desde los años 1845, donde se evidencio el primer paciente
con cianosis de causa no cardiopulmonar sin respuesta a oxigenoterapia. Entre
las principales causas esta los trastornos de la hemoglobina por el oxígeno
como Carboxihemoglobina, sulfohemoglobina y metahemoglobina. El caso clínico
que presentaremos a continuación fue por intoxicación por sustancia
metahemoglobinizante de forma colectiva. (4)
DESCRIPCIÓN DEL CASO CLÍNICO
Paciente masculino de 62
años originario y residente en zona urbana del cantón Duran, con antecedentes
patológicos personales de hipertensión arterial. Ingresa al área de emergencia
por demanda espontánea el 6 de septiembre del 2022 a las 18:00 con clasificación
de Mánchester-esi III, por sensación de falta de aire, diaforesis y coloración azul
oscura de piel. Refiere cuadro clínico de 15 horas de evolución a su llegada
sin aparente causa desencadenante y de inicio súbito progresivo mientras se
encontraba en una reunión familiar. Este se caracterizaba por sensación de
falta de aire leve, disconfort torácico inespecífico tolerable que cedía al
reposo, diaforesis generalizada, vómitos biliosos por 2 ocasiones, mareo
subjetivo moderado y cambio de coloración azulada de piel de manera súbita que
se intensificaba con el pasar de las horas por lo que decide acudir a esta casa
de salud, negó alza térmico y sintomatología de otro órgano o sistema.
Al examen físico presentaba:
PA de 130/70 FC de 88 por min. FR de 25 por min. SAT. de 80% al aire ambiente, T°
axilar de 36,4°C, Glasgow 15 puntos con una escala de News 2 de 7 puntos al
ingreso con alto riesgo de complicaciones que ameritaba monitorización continua.
Llamaba la atención la coloración azulada de su piel y mucosas, hidratado, no
ingurgitación yugular, tórax simétrico no signos de dificultad respiratoria,
campos pulmonares ventilados, ruidos cardiacos rítmicos no soplos, abdomen sin
patología aguda y extremidades sin edemas, con llenado capilar de 2 seg. y
pulsos palpables simétricos, por lo que se instaura oxigenoterapia por cánula
nasal y un acceso venoso permeable mientras se completa estudios.
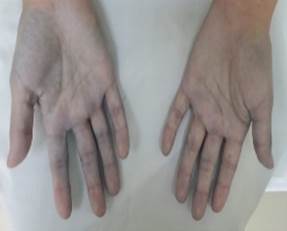
Ilustración
1 Paciente con
coloración azulado HAGP
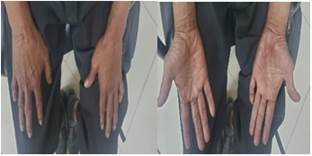
Fuente:
Hospital Guayaquil, Dr. Abel Gilbert Pontón
Al tratarse de un cuadro
de inicio súbito con alto riesgo de complicaciones se procedió inmediatamente a
descartar patologías cardiopulmonares con riesgo vital ante un síndrome
respiratorio inespecífico con cianosis central sin repercusión hemodinámica,
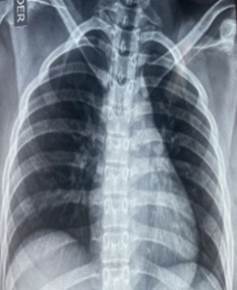
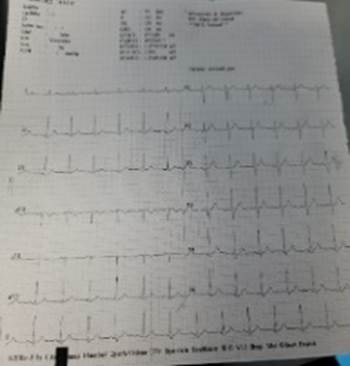
obteniéndose radiografía de tórax y electrocardiograma no patológico además de
un dimero D y troponinas negativas descartándose probable TEP y SCA, con
hemoglobina y hematocrito dentro de valores normales, manteniéndose hasta ese
entonces sin trastornos de perfusión y clínicamente estable a la hora de su
llegada pero la coloración azulada de tegumentos y mucosas persistía a pesar de
oxigenoterapia con pulsioximetria de 100%, por lo que se procedió buscar
trastornos de la hemoglobina como causa de su cianosis entre ellas carboxihemoglobina,
sulfohemoglobina y metahemoglobina siendo incluida en las solicitud de la
gasometría la cual al momento de obtener la muestra presento una coloración
oscura siendo muy alta la probabilidad de metahemoglobinemia, iniciándose
manejo clínico expectante ante su condición estable clínicamente sin criterios
para administración del antídoto como es el azul de metileno ante condición
clínica estable según guías de manejo de Toxicología. (5)
Ilustración
2 RX DE TÓRAX
Ilustración
3 Examen EKG
Ilustración
4 GSA de
paciente intoxicado por metHB, HAGP
A las dos horas de su
estancia en el área de observación inicial de emergencia, se recibe una llamada
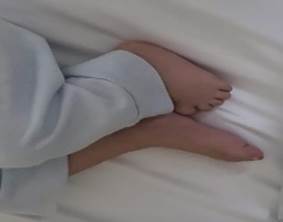
telefónica de la esposa del paciente quien menciona que también se tornó su
piel de coloración azul y de sus familiares que se encontraban en la reunión (lactantes,
niños y adultos) pero en menor intensidad y sin otros síntomas acompañantes, lo
que reafirmaba la sospecha diagnostica de posible trastorno de hemoglobina de
etiología toxicológica entre ellas metahemoglobina. Ante este nuevo dato se
rehistorio en búsqueda de alguna fuente de exposición manifestando que para la reunión
familiar habrían comprado manteles de plástico para la mesa y solo se tornaron
azules aquellos que hicieron contacto con los mismo.
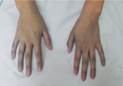
Ilustración 5 Familiares con la misma
sintomatología.
Fuente: Familiares de paciente
con coloración azulado HAGP
Posteriormente se obtuvo
los resultados de la gasometría con valores de carboxihemoglobina, cianuro
normal y metahemoglobina de 28% siendo su valor normal hasta 3% confirmándose
diagnóstico de hipoxia tisular normoxémica por intoxicación con metahemoglobina.
Al mantenerse clínicamente
estable a pesar de su coloración azul se decidió mantener un manejo conservador
a base de hidratación basal con solución salina 0.9% y protector gástrico
además de la vigilancia estricta de su sintomatología, la cual revertió en 12h
sin administrar el antídoto (azul metileno) completando sus 24h de observación
en el área de emergencia y dado alta asintomáticamente.
DISCUSIÓN

 Existen muchos protocolos
para abordar la insuficiencia respiratoria de etiología pulmonar, situación que
no es replicable en algunos casos clínicos como el mencionado en el apartado
anterior. La hipoxia es un tipo de insuficiencia respiratoria a nivel celular,
no es lo mismo que hipoxemia, que indica un tipo de insuficiencia respiratoria
a nivel pulmonar. Puede existir hipoxia con o sin hipoxemia. Por lo tanto, los
valores de PaO2 y saturación de oxígeno no es útil para valorar oxigenación
periférica. (6)
Existen muchos protocolos
para abordar la insuficiencia respiratoria de etiología pulmonar, situación que
no es replicable en algunos casos clínicos como el mencionado en el apartado
anterior. La hipoxia es un tipo de insuficiencia respiratoria a nivel celular,
no es lo mismo que hipoxemia, que indica un tipo de insuficiencia respiratoria
a nivel pulmonar. Puede existir hipoxia con o sin hipoxemia. Por lo tanto, los
valores de PaO2 y saturación de oxígeno no es útil para valorar oxigenación
periférica. (6)
Las causas principales de
hipoxia son las que van a determinar su método diagnóstico y tratamiento;
información primordial que va a depender de la perspicacia y experiencia del médico
en el momento de abordar la insuficiencia respiratoria. Estas causas se han
dividido según su etiología en hipoxia de etiología hipoxémica por valores de PaO2
por debajo de 60 mmhg de etiología pulmonar, hipoxia hipémica o anémica se
evidencia con valores críticos de hb por debajo de 5gr/dl, hipoxia isquémica o
shock con PAM menor de 65mmhg, hipoxia por afinidad cuando la curva de
disociación de la hb se desvía hacia la izquierda e hipoxia histotóxica. (7)
La hipoxia histotóxica, citopática
o disóxica, encierra
a los trastornos del metabolismo celular desencadenados por la afectación
intrínseca y adquirida de la respiración celular que imposibilita la
utilización del O2 por alteración de su consumo. Las causas principales de este
estado de hipoxia son la sepsis y las intoxicaciones por monóxido de carbono,
cianuro y metahemoglobinemia como en nuestro caso clínico. (6)
La metahemoglobina es un tipo anormal de hb con átomos de hierro
oxidados en estado férrico (Fe3+), el cual es incapaz de transportar oxígeno hacia los
tejidos. Su valor normal es de hasta 3%, su presencia patológica se produce cuando
hay un desbalance entre la producción y reducción de metHB por las enzimas metahemoglobina
reductasa (NADH citocromo b5 reductasa cb5r) y el glutatión reductasa, dando
lugar al incremento de su valor y esta puede ser congénita y adquirida.
La forma adquirida que es
la causa de nuestro caso clínico es la más frecuente de presentación de metHB, se
da por exposición a sustancias oxidantes ya sea de la industria química,
alimenticia, agrícola, farmacéutica o presentes en el ambiente en forma natural.
Desde el agua que se consume hasta los tintes de cabello u objetos y
conservantes de alimentos pueden provocar esta patología, así como fármacos, un
ejemplo de ellos nitroglicerina y dapsone como se describe los más frecuentes
en la tabla 1. En nuestro caso se lo relaciono con el alimento preparado en
casa y los nuevos manteles adquiridos. (8)
Tabla 1.- Fuentes comunes
de metHB
|
CONSERVANTES
|
Nitratos/nitritos en
alimentos, agua de pozo, tinturas
|
|
MEDICAMENTOS
|
Nitroglicerina,
antipalúdicos, dapsona, sulfamidas, anestésicos tópicos
|
|
ANTICOGELANTES y
AMBIENTALES
|
Ejemplo naftalina
|
|
BACTERIAS
|
Neumococo, estreptococo,
V. cólera
|
Fuente: Elaboración propia.
La clínica se caracteriza
por un estado cianótico no respondedor a oxigenoterapia y su severidad se
relaciona con los valores obtenidos de metHB en gasometría como se muestra en
la tabla 2.
Tabla 2.- Fuentes comunes
de metHB
|
Nivel de metahemoglobina (%)
|
Signos y síntomas
|
|
0.5-3
|
Normal,
asintomático
|
|
3-15
|
Posiblemente
ninguno, SaO2 disminuida coloración glisacea de la piel .
|
|
15-20
|
Sangre
marrón (color chocolate) cianosis.
|
|
20-50
|
Confusión,
mareo , fatiga, debilidad , disnea de pequeños esfuerzos o en reposo,
cefalea, nausea, taticardia, sincope y dolor precordial.
|
|
50-70
|
Depresión
de conciencia, coma, arritmias, acidosis metabólica, convulsiones, polipnea.
|
|
>70
|
Hiperoxia
severa: infarto cerebral, miocárdico intestinal, muerte.
|
Fuente: Elaboración propia.
La capacidad de tolerancia
a valores mayor al 20% de metHB depende del tiempo de exposición, la velocidad
a la que se instauro, disponibilidad de enzimas reductasas y otros factores
intrínsecos del individuo.
El diagnóstico se realiza
por descarte de causas comunes de cianosis y de insuficiencia respiratoria sin
patología cardiopulmonar, por características de la sangre al momento de la
flebotomía la cual es de color marrón chocolate y determinación cuantitativa de
metHB en gasometría como nos enseña en su protocolo Goldfrank en su protocolo
de paciente con cianosis.
Ilustración
6 Toxicologic
assessment of a cyanotic patient.
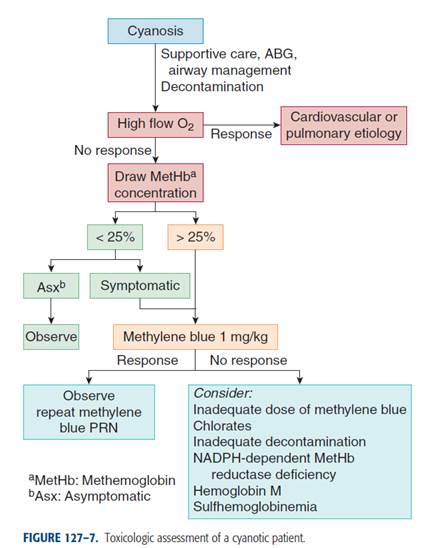
Fuente: Nelson & Goldfrank,
2011 ( 10 )
El antídoto específico de
la intoxicación aguda por metHB es el azul de metileno al 1%, su uso solo esta
determinado por la severidad de la sintomatología siendo su principal
indicación metHB mayor del 30% y presencia de acidosis láctica a una dosis de 1
– 2 mg/kg IV stat, se puede repetir hasta una segunda dosis a los 60 min, si no
hay respuesta sospechar en déficit de glucosa6fosfato. (9)
En pacientes sin respuesta
al azul de metileno o con sospecha de metHB crónica o de déficit de
glucosa6fosfato se puede administrar acido ascórbico a una dosis de 1gr dia o
riboflavina 20 a 30 mg dia. Si no hay respuesta en ninguna de las 2 situaciones
la última opción oxigenoterapia hiperbárica y exanguinotransfusión. En nuestro
caso se mantuvo una actitud expectante ante su estabilidad clínica y valores de
metHB de 28%. (10)
CONCLUSIONES
El presente caso clínico contrasta
con los protocolos sistematizados del manejo de la insuficiencia respiratoria
aguda en el servicio de emergencia. Este es un caso relevante en cuanto a la
etiología celular de la insuficiencia respiratoria. No toda normoxemia descarta
al 100% un fracaso respiratorio, esto nos conlleva a valorar la respiración tisular
y mitocondrial. Es de vital importancia crear nuevos protocolos que integren la
valoración de la respiración mitocondrial o celular, porque la no
identificación temprana de su fracaso activa el metabolismo anaerobio, desarrollando
acidosis metabólica por hiperlactatemia y finalizar con la muerte celular y por
ende con el individuo.
BIBLIOGRAFÍA
1.- ALEJANDRO MARTÍN DE SAN PABLO SÁNCHEZ, FELIPE
VILLAR ÁLVAREZ, & GERMÁN PECES-BARBA ROMERO. (2023). Insuficiencia
respiratoria.
hrome-extension://efaidnbmnnnibpcajpcglclefindmkaj/https://www.neumologiaysalud.es/descargas/M8/M8-2.pdf
2.- Michael Andrew Tandlich,
Timothy M. Loftus. (2022). Hipoxia
en las urgencias. https://www.intramed.net/contenidover.asp?contenidoid=101645
3.- De
Rubens-Figueroa, Jesús; Jiménez-González, Miriam E.; Francisco-Revilla,
Estivill Nuria. (s. f.). Cianosis como manifestación de
metahemoglobinemia. Revista Médica del Instituto Mexicano del Seguro
Social, 46, núm. 4, 2008, p. 439444.
https://doi.org/chrome-extension://efaidnbmnnnibpcajpcglclefindmkaj/https://www.redalyc.org/pdf/4577/457745522016.pdf
4.- Johel
Mondragón Bustos. (2016). Hipoxia y Cianosis. 1(9), 9-12.
5.- AHLS SCIENTIFIC ADVISORY COMMITE & HAZMAT. (2017). ADVANCED
HAZMAT LIFE SUPPORT (5.a ed.). THE UNIVERSITY OF ARIZONA.
6.- Juan Carlos Figueroa Casas y Marcelo Figueroa
Casas. (s. f.). Hipoxia, Hipoxemia, Cianosis [Cientifica]. semiologia
medica. https://www.semiologiaclinica.com/index.php/articlecontainer/motivosdeconsulta/79-hipoxia-hipoxemia-cianosis
7.- Nakane, M. (2020). Biological effects of the oxygen molecule in
critically ill patients. Journal of Intensive Care, 8(1), 95. https://doi.org/10.1186/s40560-020-00505-9
8.- Dr. Ramón García Hernández. (2018). Metahemoglobinemia. 5(1).
https://revcmhabana.sld.cu/index.php/rcmh/article/view/9/html
9.- Yadira
Tamayo Rodríguez1*, Olga M. Agramonte, & Maydelin Miguel Morales1. (2022). Importancia
clincia del diagnostico de la metehemoglobinemia. 38, 3.
10.-
Nelson, L., & Goldfrank, L. R. (Eds.). (2011). Goldfrank’s toxicologic emergencies (9th ed). McGraw-Hill
Medical.
11.- Josef T Prchal, MD. (2023). Metahemoglobinemia.
1. https://www.uptodate.com/contents/methemoglobinemia
 DRA. ROSA GUERRERO LOMBEIDA
DRA. ROSA GUERRERO LOMBEIDA